Серцево-судинні захворювання (ССЗ) — клас захворювань, які пов’язані з патологією серця або кровоносних судин. До серцево-судинних захворювань належать ішемічна хвороба серця (до якої зараховують стенокардію та інфаркт міокарда). До ССЗ також зараховують інсульт, серцеву недостатність, кардіоміопатію, аритмію, вроджені і набуті вади серця, аневризму аорти, хвороби периферійних артерій, тромбоз, тромбофлебіт.
В Україні серцево-судинні захворювання є головною причиною смертності населення. За цим показником наша країна лишається одним зі світових лідерів.
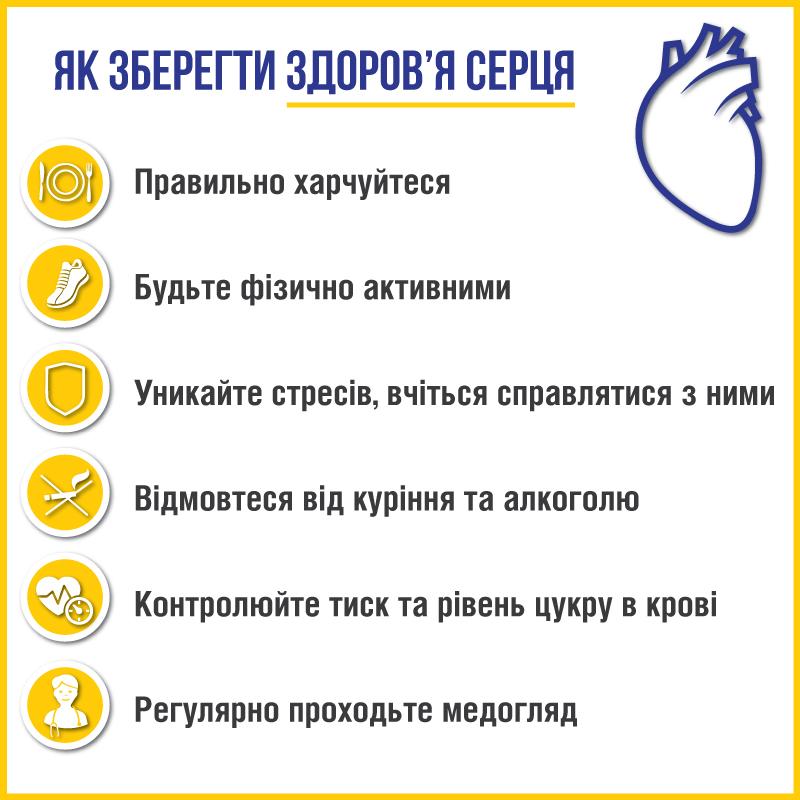
Вплинути на статистику серцево-судинних захворювання в Україні можна, якщо зменшити основні фактори ризику серед населення, що призводять до передчасної смерті:
Харчування
Головні вороги серця — це переїдання, недостатнє споживання овочів та фруктів, безконтрольне вживання висококалорійної їжі, напоїв, солі. За оцінками фахівців, причиною більшості захворювань є неправильне харчування і пов’язане з ним порушення роботи органів травлення.
Слід регулярно вживати овочі, фрукти, цільнозернову й білкову їжу (насамперед рослинного походження). До останньої належать бобові, горіхи, насіння, риба, яйця, птиця, нежирне червоне м’ясо, знежирені молоко, йогурти й кефір, а також сири з малим вмістом жирів і солі. Перевагу слід надавати продуктам, які містять здебільше ненасичені жири. Також важливо пити багато води. Здоровим дорослим для профілактики АГ рекомендовано утримуватися від вживання алкоголю або зменшити його. Для запобігання розвитку АГ та зниження АТ слід зменшити споживання солі до 5 г на добу.
2.Фізична активність
Щоб досягти оптимальної користі для здоров’я, рекомендовано застосовувати прогресивну та індивідуалізовану програму з помірними та інтенсивними навантаженнями протягом 30‑60 хв на день упродовж усього тижня. Використання практичних інструментів, що відіграють допоміжну роль під час фізичної активності, як-от крокоміри, смарт-годинники чи телефони, або графіки еквівалентності часу, відстані, активності та калорійності, можуть допомогти покращити прихильність .
У дорослих, які мають бажання, може бути розглянута аеробна фізична активність (30‑60 хв помірної або високої інтенсивності більшість днів на тиждень): незначно скинути вагу; зменшити кількість абдомінального вісцерального та ектопічного жиру (наприклад, у печінці та серці), навіть без втрати ваги; підтримувати належну вагу після схуднення; підвищити кардіореспіраторну витривалість та мобільність.
3.Тютюновий дим
Кожна десята смерть від хвороб серця спричинена курінням. Куріння є одним із ключових факторів ризику розвитку ішемічної хвороби серця, інсульту і хвороби периферичних судин. Усім пацієнтам потрібно відмовитися від куріння.
4. Високий рівень глюкози
Надмірна кількість цукру в харчуванні призводить не тільки до виникнення зайвої ваги, але сприяє розвитку серйозних захворювань, як-то діабет. Дорослі люди з діабетом мають ризик розвитку інфаркту та інсульту у 2–3 вищий за інших. Загальний ризик смерті серед людей, хворих на діабет, як мінімум удвічі більший за людей того ж віку, які не хворіють на діабет. 6,2 % cмертей у світі пов’язано з діабетом.
Для збереження здоров’я виключіть із меню продукти, які містять доданий цукор (солодкі напої, випічка та інші кондитерські вироби). Природні джерела цукру (фрукти, мед) варто вживати контрольовано.
5. Порушення функцій роботи нирок
Порушення функції роботи нирок є важливим чинником ризику розвитку серцево-судинних ускладнень. Хвороби серця — найпоширеніша причина смерті серед пацієнтів, які перебувають на гемодіалізі.
Коли нирки не працюють належним чином, гормональна система, яка регулює кров’яний тиск, повинна працювати більше, щоб збільшити кровопостачання нирок. Коли це відбувається, вашому серцю доводиться працювати сильніше, що може призвести до серцевих захворювань.
Для профілактики та запобігання захворювань сімейний лікар повинен провести огляд пацієнтів з визначенням факторів ризику
Зібрати скарги та анамнез:
- обтяжена спадковість щодо ССЗ;
- наявність ССЗ;
- наявність ЦД, ХХН;
- виявлення факторів ризику, пов’язаних із способом життя – тютюнокуріння, нездорове харчування, низька фізична активність.
- Клінічний огляд – вимірювання артеріального тиску, визначення індексу маси тіла та окружність талії.
- Реєстрація електрокардіограми.
- Лабораторні обстеження: загальний аналіз крові, загальний аналіз сечі, загальний холестерин, аналіз крові на рівень глюкози, креатинін:
- виявлення порушення обміну ліпідів
- виявлення порушення обміну глюкози та/або діагностика ЦД
- виявлення порушення функцій нирок та/або діагностика ХХН.
4. Визначення рівня ризику
Лікування підвищеного артеріального тиску:
Початкове лікування передбачає монотерапію або використання комбінації препаратів в одній таблетці. Оптимальними варіантами монотерапії є тіазидний або тіазидоподібний діуретик, при цьому перевагу мають діуретики тривалішої дії β-блокатор (у пацієнтів віком <60 років), іАПФ, БРА або блокатори кальцієвих каналів (БКК) пролонгованої дії .
Початкова терапія передбачає застосування таких стратегій:
- БРА, якщо іАПФ погано переносяться для лікування АГ і СН.
- іАПФ або БРА для більшості пацієнтів з АГ та ішемічною хворобою серця.
- Вибір комбінованої терапії в осіб з АГ групи високого ризику має ґрунтуватися на індивідуальних особливостях хворих. Використання іАПФ + дигідропіридиновий БКК має переваги перед іАПФ + тіазидний або тіазидоподібний діуретик .
- Бета-блокатор або БКК для пацієнтів зі стабільною стенокардією, але без раніше наявної СН, інфаркту міокарда (ІМ) або коронарного шунтування.
- Бета-блокатор і іАПФ для хворих, які нещодавно перенесли ІМ. БРА можна застосовувати в пацієнтів із непереносимістю іАПФ.
Антигіпертензивну терапію рекомендовано за середнього САТ >140 мм рт. ст. або ДАТ >90 мм рт. ст. у вагітних із хронічною, гестаційною АГ або прееклампсією. Початкове лікування має полягати в монотерапії такими препаратами першої лінії, як лабеталол, метилдопа, ніфедипін тривалої дії перорально або інші пероральні β-блокатори (як-от ацебутолол, метопролол, піндолол і пропранолол). У пацієнток, які годують грудьми, застосовують такі антигіпертензивні засоби, як лабеталол, метилдопа, ніфедипін тривалої дії, еналаприл або каптоприл.
Лікування дисліпідемії:
Лікування дисліпідемії передбачає насамперед модифікацію способу життя пацієнтів і застосування статинів для зниження рівня ХС ЛПНЩ нижче порогових значень, що свідчать про наявність ризику.
Для первинної профілактики доцільно застосовувати статини в максимально переносимій дозі. Якщо рівень ХС ЛПНЩ стабільно становить >2,0 ммоль/л або рівень ApoB >0,8 г/л, або рівень ХС не-ЛПВЩ >2,6 ммоль/л, варто обговорити з пацієнтом призначення додаткової терапії. Зокрема, слід оцінити переваги зниження ризику ССЗ порівняно з вартістю / доступністю лікування і побічними ефектами. Якщо за використання статину в максимально переносимій дозі для первинної й вторинної профілактики рівень ХС ЛПНЩ не знижується ˂2,0 або 1,8 ммоль/л, це є показанням для інтенсифікації терапії. Додатковим препаратом першої лінії може бути Езетиміб, а секвестранти жовчних кислот – альтернативними засобами.
Лікування цукрового діабету:
Для зниження СС-ризику всі хворі на ЦД мають дотримуватися комплексного та багатогранного підходу, що передбачає такі кроки, як:
- досягнення рівня HbА1С ≤7,0% на ранніх стадіях ЦД;
- підтримання систолічного АТ (САТ) <130 мм рт. ст. і діастолічного АТ (ДАТ) <80 мм рт. ст.;
- застосування додаткових препаратів для захисту судин;
- досягнення та підтримання нормальної ваги;
- здорове харчування і регулярна фізична активність;
- відмова від куріння
Інгібітори ангіотензинперетворювального ферменту (іАПФ) або блокатори рецепторів ангіотензину ІІ типу (БРА) у дозах, які продемонстрували захист судин, слід застосовувати для зниження ризику ССЗ у пацієнтів із ЦД 1-го або 2-го типу за наявності будь-якого з наведених нижче чинників:
- серцево-судинні захворорювання;
- вік ≥55 років і додатковий СС-ризик або ураження органів-мішеней, як-от альбумінурія, ретинопатія, гіпертрофія лівого шлуночка (ЛШ);
- мікросудинні ускладнення.
Старосинявська АЗПСМ Сімейний лікар Стасюк Н.О.
