Бешиха є різновидом поширеною стрептококовою інфекцією, яка характеризується тим, що на шкірі з’являються почервоніння і набряки. При цьому, все це супроводжується інтоксикацією і високою температурою тіла. В український мові відома як рожа.
Збудником є бактерія Streptococcus або стрептокок групи А. Відзначено, що така бактерія може викликати кілька різноманітних захворювань: бешиху, стрептококову ангіну або гнійний процес. Також часто ці хвороби з’являються в літньо-осінній час. Статистично, жінки більш схильні до таких інфекцій.
Класифікація
Залежно від поширення виділяють:
блукаючу бешиху – хвороба охоплює широкі області тіла і може поширюватися на лімфатичні вузли;
локалізовану бешиху – виявляє себе на певних ділянках, часто по анатомічному розташуванню;
метастатичну бешиху – рідко зустрічається у людей, так як відрізняється далеко розташованими осередками. Розташовуються гематогенно – по кровоносному руслу.
Причини
Від чого ж може виникати рожа? Джерелом інфекції при бешисі є хворі на різні стрептококові інфекції (фарингіт, скарлатина, стрептодермія, отит тощо), а також здорові носії патогенних стрептококів. Як правило, хворі на саму бешиху є найменш контагіозні, ніж хворі з іншими стрептококовими інфекціями. При бешисі обличчя найчастіше стрептококи проникають через мікротріщини в ніздрях або пошкодженнях зовнішнього слухового проходу, при ураженні нижніх кінцівок — через тріщини в міжпальцевих проміжках, на п’ятах або при пошкодженнях шкіри в нижній третині гомілок. Також вхідними воротами бешихової інфекції можуть служити іноді укуси комах, особливо при розчісуванні місць укусів. Чинниками передачі бешихи можуть слугувати забруднені стрептококами одяг, взуття, перев’язувальні матеріали, нестерильні медичні інструменти тощо.
Також хвороба може розвиватися через стреси, травми або мікротравми (коли порушується шкірний покрив), через несприятливі санітарні умови або погане харчування, можливо навіть від переохолодження або перегріву. Часто захворювання може виникати внаслідок певних чинників, таких як діабет або варикозне розширення вен, грибок або лімфостаз.
Клінічні прояви
Першими можуть проявлятися симптоми інтоксикації, які зазвичай супроводжуються:
ознобом;
хворобливістю м’язів;
головним болем;
високим підвищенням температури;
нудить або блювотою;
порушень стільця;
загальною слабкістю.
Інкубаційний період знаходиться в межах 3-х або 5-ти днів.
Почервоніння і набряки можуть накопичуватися по всьому тілу: на лобі, в області губ, вилиць або брів, на волосистій частині голови, на статевих губах або в мошонці. Тобто, звичайно це можуть бути місця, в яких є пухка підшкірна клітковина. Згодом набрякла частина перетворюється, стає блискучою і напруженою, а ділянка ураження болючіше покраю, ніж в центрі. Цікаво, що ураження відбувається в місцях, в яких порушений кровообіг, тому так часто зустрічається рожа на нозі. Ці почервоніння супроводжуються ще й збільшенням лімфатичних вузлів і подальшої їх болючистю. Нервова система також уражається, через що виникають головні болі різного характеру з перших днів хвороби. Можливі також порушення сну і раптова поява судом або марення.
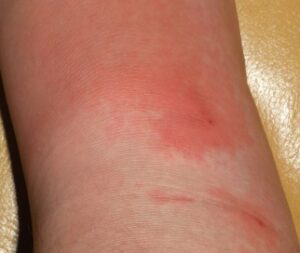 Виділяють декілько форм захворювання:
Виділяють декілько форм захворювання:
Еритематозна – спершу з’являється червона пляма, яка, швидко поширюючись, перемінюється на нерідко велику еритему яскраво-червоного забарвлення з нерівними («язики полум’я», «географічна мапа») і чіткими (валик по периферії) межами ділянки ураження. Ця еритема на дотик підноситься над поверхнею незміненої шкіри. При розладах лімфообігу гіперемія має ціанотичний відтінок, при трофічних порушеннях дерми з лімфовенозною недостатністю — бурий. Шкіра в зоні запалення інфільтрована, вилискує, напружена, гаряча на дотик, помірно болісна при пальпації, більше по периферії.
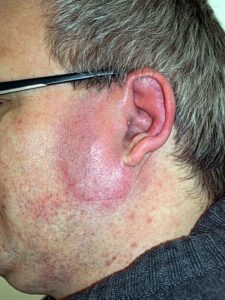
- Бульозна та геморагічна – при розвитку еритематозно-бульозного чи еритематозно-геморагічного ураження на тлі еритеми з’являються відповідно пухирі або геморагії, а при розвитку бульозно-геморагічного ураження — в пухирях виявляють геморагічний ексудат і фібрин. Пухирі бувають різного розміру, зазвичай їх буває декілька. При ушкодженні чи самочинному розриві пухирів витікає ексудат і оголюється ерозивна поверхня. Характерним є розвиток реґіонарного лімфаденіту та лімфангіту. Лімфовузли помірно болісні на дотик, еластичні. За ходом лімфатичних судин при виникненні лімфангіту на шкірі проявляється смугасте почервоніння, яке веде від зони ураження до реґіонарного лімфатичного вузла, пальпація цього утворення виявляє помірну болючість та щільність.
Діагностика
У більшості випадків діагноз бешихи ставиться на підставі типових клініко-анамнестичних даних
Гематологічні зміни у хворих на бешиху характеризуються нейтрофільним лейкоцитозом зі зсувом формули ліворуч, токсичною зернистістю нейтрофілів на самому початку захворювання з їх подальшим наростанням в періоді розпалу хвороби, а також підвищенням ШОЕ.
Зміни інших показників сечі, ЕКГ тощо обумовлені тяжкістю перебігу, клінічною ситуацією.
Специфічна діагностика зазвичай не є доцільною, посів крові роблять при підозрі на гнійні органні ускладнення або сепсис. Іноді в розвинених країнах при атиповому перебігу бешихи зважуються на проведення біопсії ураженої ділянки.
Лікування
Головним напрямком лікування є антибактеріальна терапія. При первинній та повторній бешисі препаратом вибору залишається пеніцилін. Застосовується пероральна детоксикація, при тяжкому перебігу бешихи проводять активну в/в дезінтоксікаційну терапію за загальними правилами. Як фізіотерапевтичне лікування пацієнтам можна застосовувати суберитемні дози УФО. При вираженому реґіонарному лімфаденіті або інтенсивному больовому синдромі у осіб без серцевих супутніх захворювань іноді використовують УВЧ-терапію (3-6 сеансів на вогнище хвороби або реґіонарні лімфатичні вузли). Окрім етіотропних препаратів у пацієнтів з геморагічними ураженнями використовують вітамінні комплекси, що укріплюють судинну стінку, як аскорутін. Хворим також призначають сучасні антигістамінні препарати. Рекомендують у гострому періоді обмеження рухів, особливо при бешисі нижніх кінцівок. Необхідним є підвищене положення кінцівки при спокої задля покращення венозного відтоку і зменшення набряку кінцівки.
Профілактика
Як правило, традиційні методи лікування бешихи, ліквідуючи гострі прояви хвороби, не попереджають, на жаль, її подальших рецидивів. Тому після закінчення курсу лікування первинної чи повторної бешихи, необхідно провести клініко-імунологічну оцінку можливості рецидивування бешихи і залежно від її результатів розробити індивідуальний план профілактичних заходів. При первинній, повторній або рідко рецидивуючій хронічній бешисі основна увага приділяється лікуванню супутніх захворювань шкіри (особливо мікозів) і периферичних судин, а також санації виявлених вогнищ хронічної інфекції (тонзиліти, отити, синусити, флебіти тощо). Звичайні заходи профілактики бешихи у осіб, схильних до цього захворювання, полягають в ретельному дотриманні особистої гігієни: попередженні мікротравм, попрілостей, переохолодження та ін.
Старосинявська АЗПСМ сімейний лікар Стасюк Н.О.
